Salud en crisis humanitarias » Salud sexual y reproductiva »
Salud materna y neonatal en contextos humanitarios: historia, mortalidad, EmONC y bienestar materno
- Página actualizada el15 de marzo de 2026
La salud materna y neonatal hoy ocupa un lugar central en la agenda global de desarrollo sostenible y en las prioridades humanitarias, pero no siempre fue así. En el pasado, era un tema olvidado que, junto con el resto de aspectos vinculados a los derechos y la salud reproductiva, quedaba a la sombra de otras prioridades de salud pública.
Afortunadamente, hoy ya se han producido avances significativos en la reducción de la mortalidad materna y neonatal, pero aún se evidencian profundas inequidades que (como casi siempre) van de la mano de los conflictos y las crisis humanitarias. Por ello, debemos defender la importancia de la atención obstétrica y neonatal de emergencia y la relevancia de proteger el bienestar materno, aspecto que se vuelve prioritario allí donde la supervivencia ya es un objetivo casi alcanzado.
Tabla de contenidos:
Historia y evolución de la salud materna y neonatal en las políticas de salud pública y salud global
Mortalidad materna en los años 80: del abandono a una Iniciativa por la Maternidad Segura con importantes brechas
En 1985, Deborah Maine y Allan Rosenfield lanzaron al mundo una pregunta incómoda: ¿por qué la mortalidad materna no recibe la atención que merece? Por aquel entonces, las cifras de 100-300 muertes maternas por cada 100.000 partos eran habituales en muchos países. La pregunta señalaba el abandono de las mujeres y venía impulsada por el feminismo de los años previos. Llegaba cuando la estrategia de la Atención Primaria de Salud estaba aún en sus inicios, y apenas se centraba en salud infantil: diarrea, malnutrición y enfermedades respiratorias. La salud materna apenas se consideraba desde el interés demográfico por la planificación familiar y desde los servicios preventivos de cuidados prenatales. En segundo plano quedaban la atención al parto y las principales causas de las 500.000 muertes maternas que se producían anualmente.
Tan solo dos años más tarde, en 1987, la OMS, el UNFPA y el Banco Mundial lanzaron una conferencia internacional en Nairobi, que constituiría el germen de la Safe Motherhood Initiative. Este nuevo interés por reducir la mortalidad materna se trasladó a debates en conferencias y sociedades por todo el mundo y ayudó a ver más allá de la salud infantil y la planificación familiar. Aumentó ahora el interés por la atención prenatal y la equidad de género, lo que era indudablemente positivo, pero el foco en la reducción de muertes maternas aún era difuso.
Por una parte, aún se creía erróneamente que tanto el desarrollo socioeconómico en general como la prevención mediante la detección temprana de problemas en la atención prenatal eran suficientes. No es así. Aunque ambas cosas son deseables, la mayoría de las complicaciones obstétricas no son fácilmente predecibles ni prevenibles. La clave está en su manejo y para eso hace falta atención obstétrica de emergencia, accesible en la comunidad.
Hacia los Objetivos de Desarrollo del Milenio y la reducción de la mortalidad materna
En los años 90, las conferencias de Cairo y Beijing contribuyeron, entre otras cosas, a poner el foco en la maternidad segura dentro de un marco más amplio de salud reproductiva y de las mujeres, entendida por fin como un derecho humano. Esto, que hoy puede resultar obvio, también generó incomodidades para muchos actores dispuestos a apoyar la atención al parto, pero no tan dispuestos a facilitar la anticoncepción o el aborto en una ambivalencia que, por desgracia, aún persiste.
Como resultado de todos estos cambios y avances, se logró incluir la salud materna en un lugar privilegiado entre las prioridades de salud y desarrollo de los Objetivos de Desarrollo del Milenio. Por fin, el mundo y las autoridades políticas se medían ante una meta clara de salud global: reducir la mortalidad materna en un 75%. Además, para ese momento ya había una gran base de evidencia de qué funcionaba y qué no. No bastaba con formar parteras tradicionales o facilitar el acceso a la atención prenatal. Hacía falta sistemas de salud sólidos que pusiesen la salud de las mujeres durante el embarazo y el parto en el centro de sus prioridades, para así poder abordar el tratamiento de las complicaciones obstétricas que amenazan su vida.
Los años 2010 y 2020: avances desiguales en la reducción de la mortalidad materna
Apostar por los Objetivos de Desarrollo del Milenio produjo un efecto claro. Entre 2000 y 2023 la mortalidad materna se redujo un 40%, pasando de 328 a 197 muertes por cada 100.000 nacidos vivos. Sin embargo, aún es casi el triple de la meta de 70, propuesta para 2030. Además, la mejoría parece estar estancándose. Por otra parte, y como suele ocurrir en salud global, el valor medio oculta horribles inequidades.
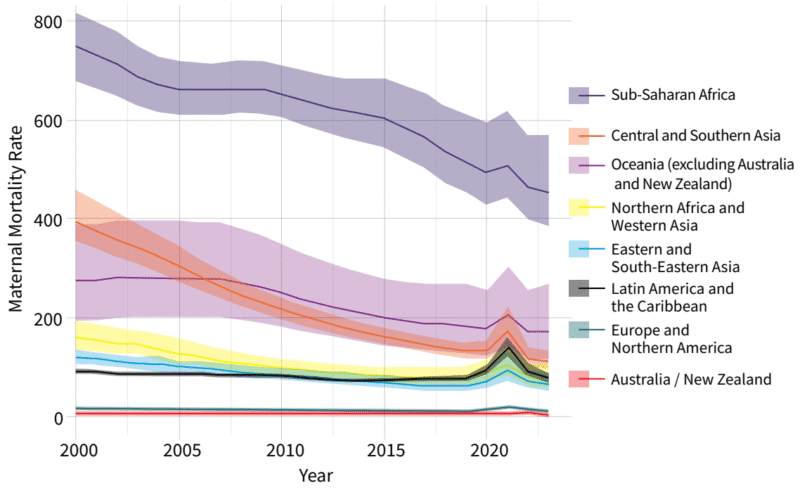
La tasa de mortalidad materna en África subsahariana se mantiene por encima de 400 por cada 100.000 nacidos vivos. Una vez más, la inequidad en salud sigue a las desigualdades económicas y las crisis humanitarias. Mientras que, en los países de altos ingresos, la tasa de mortalidad materna está en torno a 11 por cada 100.000 nacimientos, en los países de ingresos bajos se alcanzan 421 muertes y en los países afectados por conflictos, 504; cincuenta veces más.
Además, la mortalidad materna no se ha reducido al mismo ritmo que ha aumentado la cobertura de la atención al parto. Esto expone un grave problema en la calidad de los servicios de salud. Aunque se ha logrado que un 75% de las mujeres tengan un parto atendido por un/a profesional cualificado/a y más de dos tercios reciban al menos cuatro visitas prenatales, muchos de estos servicios son inadecuados.
Por ello, hoy no solo seguimos insistiendo en aumentar el acceso, la cobertura y la calidad de la atención obstétrica de emergencia para acabar con la mortalidad materna prevenible. También enfatizamos la protección del bienestar de las mujeres embarazadas. Así se refleja en los Objetivos de Desarrollo Sostenible, en la Estrategia Global para la Salud de la Mujer, el Niño y el Adolescente, en numerosas guías, en la Carta por la Atención Materna Respetuosa, y en los nuevos marcos conceptuales del bienestar materno.
¿Y que hay de la salud neonatal? El reto de superar el primer mes de vida
La salud del recién nacido siempre ha estado vinculada a la salud materna en lo conceptual. Aun así, históricamente ha quedado en un segundo plano. Durante mucho tiempo se creyó erróneamente que reducir los 4 millones de muertes neonatales (en el primer mes de vida) que se producían anualmente requería una inversión financiera y capacidad técnica inalcanzable para los países de rentas bajas. Sin embargo, esta percepción comenzó a cambiar en 1999, cuando un estudio demostró que intervenciones sencillas desarrolladas por agentes comunitarios/as de salud en India podían reducir la mortalidad neonatal un 50%. Desde ese momento, esfuerzos como la iniciativa Saving Newborn Lives impulsada por la ONG Save the Children y la Fundación Bill y Melinda Gates, la inclusión en los ODM y una serie de artículos en el Lancet en 2005 ayudaron a que la mortalidad neonatal comenzara a recibir la atención que merecía.
Para cuando se produjo ese punto de inflexión, el retraso ya se evidenciaba en las cifras de mortalidad neonatal. Éstas, a lo largo de los años, descendían a un ritmo más lento que las de mortalidad materna o en menores de cinco años. De hecho, en 2013, el 44% de las muertes en menores de cinco años eran muertes neonatales.
UNICEF y la OMS respondieron a esta situación en 2014 con el plan de acción Every Newborn. ¿El objetivo? reducir la mortalidad neonatal por debajo de 10 por cada 1000 nacidos vivos en 2035, en todos los países. En 2024, además, se ha ampliado la cobertura neonatal en los estándares de atención de emergencia. Todo esto ha tenido un efecto positivo, contribuyendo a una reducción sostenida que se mantiene hasta hoy, aunque en África subsahariana o en los países de rentas más bajas aún se sitúa en 26 por cada 1000 nacidos vivos.
🧠 Reflexiona antes de seguir
Ante la evidencia de que el cuidado neonatal en el hogar y el manejo de la sepsis por trabajadores comunitarios pueden reducir la mortalidad neonatal en un 62%, ¿en qué condiciones tiene sentido trasladar ciertos cuidados neonatales del sistema sanitario formal a la comunidad, y qué riesgos y oportunidades conlleva ese traslado en contextos humanitarios?
- 1 Piensa y escribe tu respuesta.
- 2 Pulsa «Copiar y abrir».
- 3 Pega para recibir feedback.
📚 Este es el NotebookLM de este tema. Solo utiliza referencias seleccionadas cuidadosamente. | ¿Qué es NotebookLM?
Mortalidad materna y neonatal en crisis humanitarias y atención obstétrica de emergencia (EmONC)
En contextos de crisis humanitaria se concentran dos tercios de las muertes maternas y en torno a la mitad de las muertes neonatales. Es el resultado de la violencia, la inseguridad alimentaria, las epidemias y el colapso de los servicios esenciales de salud.
Por este motivo, el paquete de servicios iniciales básicos de salud sexual y reproductiva en situaciones de crisis (MISP) incluye, junto a la atención a violencia de género, ITS, aborto y anticoncepción, la atención obstétrica y neonatal de emergencia. Esta combinación de acciones está diseñada para proteger el derecho a la vida, particularmente entre mujeres y niñas, antes de poder ampliar a una atención más completa e integral, una vez superada la fase inicial de la emergencia.
La atención obstétrica y neonatal de emergencia (EmONC) es esencial para un parto seguro
Los momentos más vulnerables para las mujeres y los neonatos son el parto y el primer día de vida. En este breve periodo se concentra el 46% de todas las muertes maternas y el 40% de todas las muertes neonatales (en el primer mes de vida).Por ello es clave el acceso a una atención sanitaria de calidad que garantice un parto seguro, el manejo de las complicaciones obstétricas que puedan aparecer y los cuidados para los recién nacidos pequeños y vulnerables.
¿Pero cómo determinar qué servicios esenciales son los más prioritarios? Para definirlos y facilitar su monitoreo en países de ingresos medios y bajos se publicó, en 1997, el marco de trabajo de atención obstétrica de emergencia. Este marco, actualizado en 2009 y revisado de nuevo en 2024, propone una serie de funciones esenciales que deberían estar cubiertas en tres niveles asistenciales.
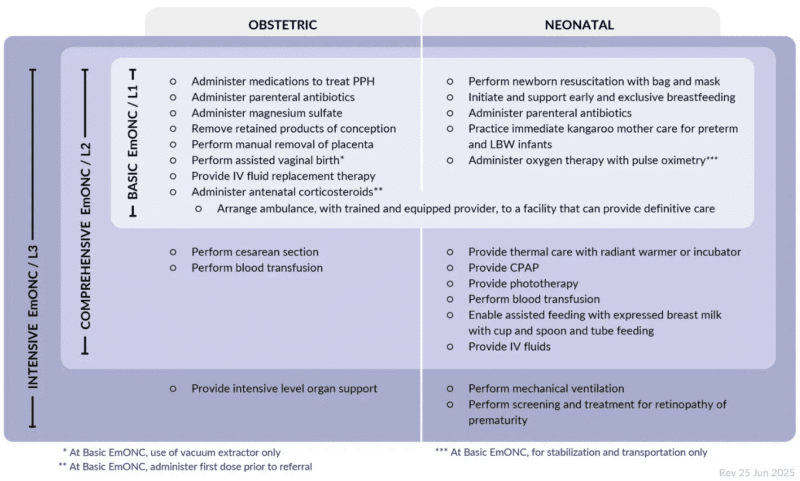
Niveles de asistencia obstétrica y neonatal de emergencia: básico, completo e intensivo
El nivel más básico (BEmONC) debería estar disponible en al menos 4 centros por cada 500.000 personas y cubrir, al menos, las funciones siguientes:
- Administración de medicamentos para tratar la hemorragia posparto.
- Administración de antibióticos parenterales a la madre.
- Administración de sulfato de magnesio (para prevenir convulsiones en preeclampsia y eclampsia).
- Extracción de restos retenidos de la concepción.
- Extracción manual de la placenta.
- Parto vaginal asistido (solo con extractor al vacío).
- Provisión de terapia de reemplazo de líquidos por vía intravenosa (a la madre).
- Administración de la primera dosis de corticoides antenatales antes de la referencia (para mejorar la maduración pulmonar fetal en parto prematuro), al tiempo que se coordina el transporte de emergencia con un proveedor capacitado y equipado hacia un establecimiento que pueda brindar atención definitiva.
- Reanimación neonatal con bolsa y mascarilla.
- Inicio y apoyo a la lactancia materna temprana y exclusiva.
- Administración de antibióticos parenterales al recién nacido. Esto, junto con una buena práctica de higiene de manos, es fundamental para la prevención de infecciones.
- Práctica inmediata de cuidado madre-canguro para lactantes prematuros y de bajo peso.
- Administración de oxigenoterapia con pulsioximetría al neonato, solo para estabilización y transporte.
Junto a esos cuatro centros, y para esa cifra poblacional, debería haber al menos un hospital que ofrezca el nivel completo (CEmONC):
- Cesárea.
- Transfusión sanguínea a la madre y al recién nacido.
- Cuidado térmico con calentador radiante o incubadora.
- Administración de oxigenoterapia con pulsioximetría.
- Presión positiva continua en la vía aérea (CPAP).
- Fototerapia.
- Asistencia a la alimentación del neonato con leche materna extraída, utilizando vaso y cuchara, y sonda.
- Líquidos intravenosos al neonato.
La actualización de 2024 propone, además, un tercer nivel que permita ofrecer cuidados intensivos a la madre, ventilación mecánica al recién nacido y cribado y tratamiento de la retinopatía del prematuro.
Hay que cubrir otras necesidades adicionales prioritarias de la madre y el recién nacido
Además de la atención obstétrica y neonatal de emergencia, existen otras acciones con un alto impacto en la reducción de la mortalidad materna. Entre ellas se encuentra la atención a abortos en curso y el establecimiento de un sistema de derivación disponible las 24 horas, que incluya medios de comunicación y transporte. Esto último garantiza que las mujeres de la comunidad puedan llegar a tiempo a la atención obstétrica en centros de salud y hospitales. Además, en contextos más complejos con acceso limitado a servicios de salud, puede ser necesario distribuir kits de parto limpio a todas las mujeres embarazadas. Tanto personas voluntarias como grupos de mujeres pueden encargarse de elaborar estos paquetes, o de identificar a las mujeres visiblemente embarazadas que los necesitan.
Todas estas acciones y prioridades deben estar siempre enmarcadas en la salud reproductiva, abordada tanto mediante el apoyo o el fortalecimiento de los sistemas de salud como mediante la participación y la movilización comunitarias. Todos los componentes del Paquete de Servicios Iniciales Básicos de Salud Sexual y Reproductiva en Situaciones de Crisis son esenciales para abordar necesidades vitales interconectadas, como la anticoncepción, la atención a supervivientes de violencia sexual y de género, la atención al parto o la atención al aborto.
Igualmente, no se pueden abordar estos problemas con una visión vertical. Todas estas acciones, idealmente, deben conectar con la atención prenatal, el seguimiento postnatal y el resto de los servicios preventivos y curativos de la atención primaria de salud, cuando sea posible, para una mayor protección y bienestar de la madre y el recién nacido. Desde esa estrategia de atención primaria de salud, además, es posible tejer redes de agentes comunitarios/as de salud, parteras tradicionales y grupos de mujeres que identifiquen señales de peligro, promuevan el parto en centros de salud, realicen visitas domiciliarias o protejan la lactancia materna exclusiva.
🧠 Reflexiona antes de seguir
Con la nueva definición de la OMS (2025) que extiende el periodo de bienestar materno hasta un año después del embarazo, ¿cómo deben adaptarse los programas humanitarios para ir más allá de evitar la muerte y asegurar que las mujeres prosperen (thrive) física y mentalmente?
- 1 Piensa y escribe tu respuesta.
- 2 Pulsa «Copiar y abrir».
- 3 Pega para recibir feedback.
📚 Este es el NotebookLM de este tema. Solo utiliza referencias seleccionadas cuidadosamente. | ¿Qué es NotebookLM?
La protección del bienestar materno: más allá de la supervivencia
Afortunadamente, y gracias a muchos esfuerzos a todos los niveles, las cifras de mortalidad materna se están reduciendo. Por ello, en aquellos lugares donde la supervivencia ya es un objetivo superado, hay que adoptar un enfoque más amplio que busque el completo bienestar durante este periodo.
La búsqueda del bienestar materno requiere un cuidado respetuoso que garantice una experiencia positiva durante el embarazo, el parto y el postparto. Para ello la atención prenatal de calidad juega un papel crucial. Por una parte, constituye una importante vía para identificar complicaciones obstétricas. Por otra parte, la atención prenatal también es una maravillosa puerta de entrada a la preparación para el parto, al empoderamiento de los futuros/as padres y madres para un cuidado atento y afectuoso, al apoyo psicosocial y al abordaje de problemas de salud materna como la depresión y la ansiedad.
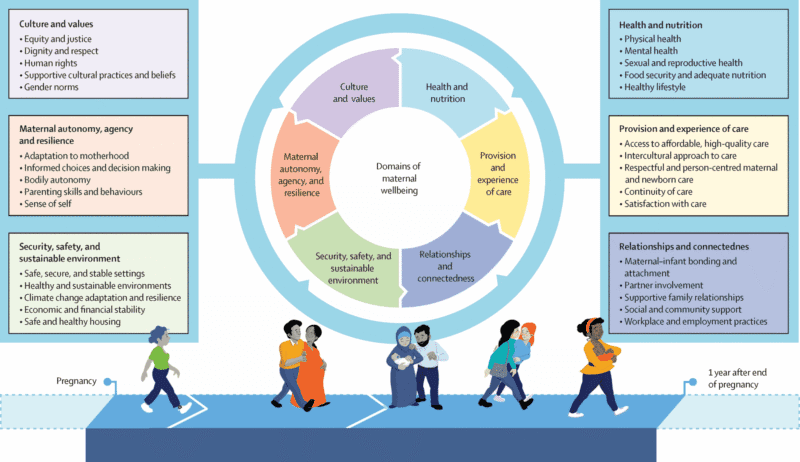
La protección de los determinantes de salud y nutrición y el acceso a servicios de salud reproductiva son fundamentales para el bienestar materno. Sin embargo, también lo son la cobertura, la accesibilidad y la calidad de esta atención, que debe ser respetuosa y centrada en las personas. Además, este bienestar no depende solo de los servicios de salud. Depende también de aspectos como la seguridad, la estabilidad económica y financiera, o la sostenibilidad del entorno en el que se vive, afectado por el cambio climático. También son claves las relaciones que se establecen con el bebé, con el resto de la familia y con la comunidad, la autonomía de la mujer y, por supuesto, la equidad de género y la justicia social.
Salud sexual y reproductiva
NotebookLM
Puedes revisar mis referencias bibliográficas sobre salud materna y neonatal con este NotebookLM, un asistente de investigación basado en inteligencia artificial. ¿Quieres saber más?
Cómo citar esta página
Abarca, B. (16 de marzo de 2026). Salud materna y neonatal en contextos humanitarios: historia, mortalidad, EmONC y bienestar materno. Salud Everywhere. https://saludeverywhere.com/salud-en-crisis-humanitarias/salud-materna-y-neonatal/
Enlaces externos
- WHO, UNICEF, UNFPA, World Bank Group and UNDESA/Population Division, 2025. Trends in maternal mortality 2000 to 2023: estimates by WHO, UNICEF, UNFPA, World Bank Group and UNDESA/Population Division.
- Le Lez, 2025. Maternal wellbeing: a WHO definition and conceptual framework.
- Columbia Mailman School of Public Health and London School of Hygiene and Tropical Medicine, 2024. EmONC Digital Guide.
- IAWG on Reproductive Health in Crises, 2023. Basic Emergency Obstetric and Newborn Care (BEmONC) in Crisis Settings, Select Signal Functions.
- IAWG on Reproductive Health in Crises, 2022. Success Depends on Collaboration: Cross-Sector Technical Brief on Maternal and Newborn Health and Nutrition in Humanitarian Settings.
- WHO, 2022. WHO recommendations on maternal and newborn care for a positive postnatal experience.
- IAWG on Reproductive Health in Crises, 2022. Approaching Implementation of Respectful Maternity Care in Humanitarian Settings.
- WRC, IAWG, 2021. Minimum Initial Service Package MISP For Sexual and Reproductive Health (SRH) in Crisis Situations: a Distance Learning Module. Unit 5: Prevent Excess Maternal and Newborn Mortality and Morbidity.
- Save the Children, UNICEF, UNHCR, and WHO, 2020. Roadmap to Accelerate Progress for Every Newborn in Humanitarian Settings 2020-2024.
- WHO and UNICEF, 2019. Survive and Thrive: Transforming Care for Every Small and Sick Newborn.
- IAWG, 2018. Inter-agency field manual on reproductive health in humanitarian settings.
- Save the Children, UNICEF, and WHO, 2016. Newborn Health in Humanitarian Settings: Field Guide.
- WHO, 2016. WHO recommendations on antenatal care for a positive pregnancy experience.
- Koblinsky, 2016. Quality maternity care for every woman, everywhere: a call to action.
- Otolorin, 2015. Essential basic and emergency obstetric and newborn care: From education and training to service delivery and quality of care.
- WHO, 2014. Every Newborn: an action plan to end preventable deaths.
- Darmstadt, 2014. Who has been caring for the baby?
- AbouZahr, 2003. Safe motherhood: a brief history of the global movement 1947-2002.
- AbouZahr and Wardlaw, 2001. Maternal mortality at the end of a decade: signs of progress?
- Maine and Rosenfield, 1999. The Safe Motherhood Initiative: why has it stalled?
- Bang, 1999. Effect of home-based neonatal care and management of sepsis on neonatal mortality: field trial in rural India.
- Rosenfield and Maine, 1985. Maternal mortality-a neglected tragedy: Where is the M in MCH?
