Salud mental y apoyo psicosocial (SMAPS) en crisis humanitarias
- Página actualizada el12 de abril de 2026

Durante años, la salud mental fue la gran olvidada de la respuesta humanitaria. Hoy, sin embargo, sabemos que 1 de cada 5 personas afectadas por conflictos y emergencias sufre algún trastorno mental, y que el sufrimiento les dificulta funcionar, sobrevivir y apoyar a sus familias y comunidades.
Responder a estas necesidades exige un enfoque transversal y multisectorial de salud mental y apoyo psicosocial (SMAPS), que cubra desde las consideraciones psicosociales que eviten hacer más daño, al fortalecimiento de redes comunitarias y sociales, la atención individualizada de calidad incluso en ausencia de especialistas, y la atención clínica especializada para las personas con deterioro funcional más severo.
Tabla de contenidos:
¿Qué es la salud mental y el apoyo psicosocial?
Epidemiología de la salud mental en contextos humanitarios y de pocos recursos
Durante años la salud mental quedó en un segundo plano en la respuesta humanitaria. Hoy, sin embargo, somos conscientes de su importancia. Se estima que de 1 de cada 5 personas (22%) afectadas por conflictos y crisis padece algún trastorno mental. De ellas, el 13% padece formas leves de depresión, ansiedad o trastorno de estrés post-traumático (TEPT), mientras que el 9% sufre trastornos moderados y graves.
En poblaciones generales, los trastornos del estado de ánimo afectan a un 5,3% de la población. En crisis humanitarias, esta cifra alcanza el 17,3%. Igualmente, la prevalencia de ansiedad y de TEPT pasa del 7,6% al 15,4%. Estas cifras, sin embargo, no deben analizarse únicamente desde un enfoque biomédico. Estos trastornos tienen un gran impacto en el deterioro funcional de las personas, que ven reducida su capacidad para realizar actividades cotidianas o desempeñar roles esenciales para su supervivencia y la de sus familias y comunidades.
Estos problemas resultan de la interacción entre factores individuales (genética, edad, género), la exposición a eventos traumáticos y el impacto acumulado de estresores cotidianos. En contextos humanitarios se agravan la pobreza extrema, la falta de vivienda, el desplazamiento, la inseguridad alimentaria, la violencia de género y la falta de acceso a servicios básicos de salud o educación, entre otros determinantes sociales de la salud. Algunos grupos, además, enfrentan riesgos aún mayores, como las personas con discapacidad, los niños y niñas no acompañados y los supervivientes de tortura, así como las personas refugiadas y al cuidado de menores con enfermedades o desnutrición aguda.
A todo esto se suma la enorme brecha existente entre necesidad y respuesta. En países de ingresos bajos y medios, menos del 20% de personas con trastornos mentales reciben atención de calidad. Esta disparidad, además, se agudiza en crisis humanitarias complejas.
Salud mental y apoyo psicosocial: un nexo de unión entre la salud y la protección
Para responder a estas necesidades, en 2007, el Grupo de Trabajo del Comité Permanente entre Organismos (IASC) sobre Salud Mental y Apoyo Psicosocial en Situaciones de Emergencia publicó una guía técnica. Este documento supondría un punto de inflexión en el abordaje de la salud mental en crisis humanitarias, no solo por llevar al primer plano una prioridad históricamente olvidada, sino también por hacerlo desde un marco conceptual y operativo completamente nuevo.
El consenso de 2007 era el reflejo de una idea: el apoyo social es esencial para proteger y apoyar la salud mental y el bienestar psicosocial. De esta manera surgía un nuevo término: Salud Mental y Apoyo Psicosocial (SMAPS, o MHPSS en inglés). Bajo él, se combinaban dos enfoques complementarios y estrechamente relacionados:
- El enfoque sanitario: tradicionalmente centrado en la prevención y el tratamiento de trastornos mentales y neurológicos.
- El enfoque de protección, educación y servicios sociales: más relacionado con el bienestar y el alivio del sufrimiento a través del fortalecimiento de redes familiares y comunitarias y la modificación del entorno social en el que viven las personas.
El nuevo término, sin embargo, no ha estado exento de confusión y desacuerdos. Aunque el apoyo psicosocial tradicionalmente se ha entendido como “intervención no farmacológica” en el sector salud, en este caso se refiere a un amplio espectro de intervenciones socioambientales y relacionales. En lo que este nuevo lenguaje común sí ha generado consenso, en cualquier caso, es en la visión transversal y multisectorial de la salud mental. Al mismo tiempo ha sido clave para ayudar a visibilizar necesidades y prioridades operativas que antes quedaban invisibilizadas.
Abordaje de la salud mental desde cuatro niveles complementarios: la pirámide de SMAPS
La guía de Salud Mental y Apoyo Psicosocial en Situaciones de Emergencia de 2007 se convirtió, con el tiempo, en la herramienta más influyente sobre este tema en el sector humanitario. En ella se proponían cuatro niveles complementarios de atención:
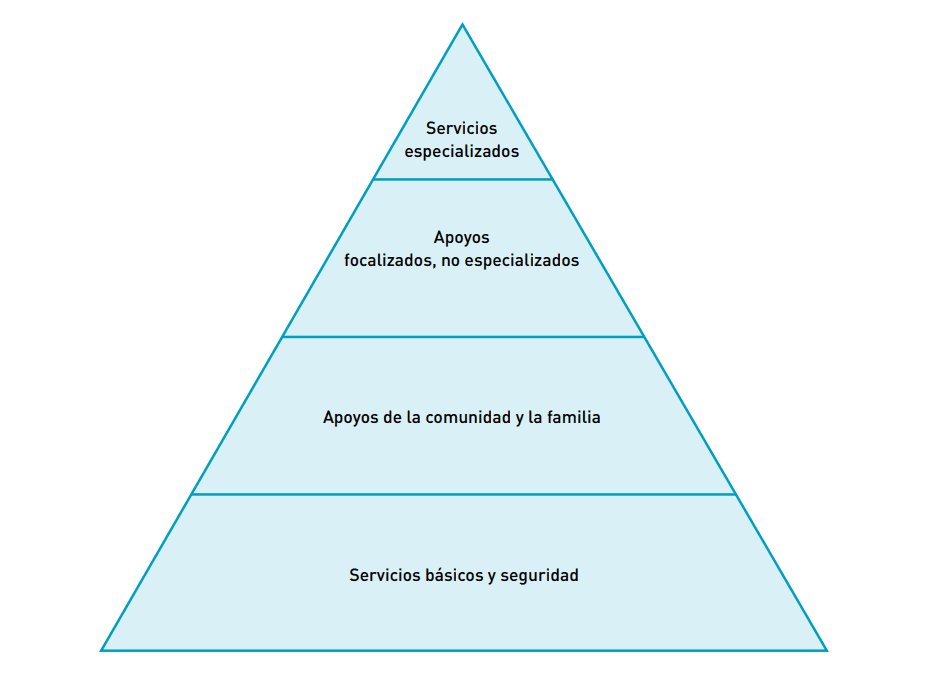
- Nivel 1: Servicios básicos y seguridad. La base de la pirámide se centra en promover el bienestar de toda la población. Para ello se propone que, desde todos los sectores de acción humanitaria, se adopten consideraciones clave para que su asistencia sea digna, segura y culturalmente apropiada.
- Nivel 2: Apoyos familiares y comunitarios. El segundo nivel se concentra en la activación y protección de redes de apoyo social, autoayuda y cohesión comunitaria. En este nivel se reconoce la importancia que tiene para la salud mental de la población la existencia de espacios que resulten amigables para los niños y niñas o los esfuerzos por reunificar familias separadas por la crisis, entre otros ejemplos.
- Nivel 3: Apoyos enfocados no especializados. Este nivel prioriza la atención en un grupo más pequeño de personas, que son aquellas que requieren intervenciones más directas. Estas intervenciones incluyen, por ejemplo, los primeros auxilios psicológicos, algunas actividades grupales dirigidas por personal bien capacitado y supervisado, o la atención básica en salud mental por personal sanitario de atención primaria.
- Nivel 4: Servicios especializados. Este último nivel requiere de especialistas como psiquiatras o psicólogos/as con suficiente formación y experiencia para poder atender a personas con deterioro funcional severo y sufrimiento intolerable.
Esta clasificación, lejos de encasillar a los diferentes actores en uno u otro bloque, pretende generar sinergia entre las organizaciones. Además, sirve de base para facilitar un flujo de pacientes y personas entre niveles que deben abordarse al mismo tiempo, con un buen sistema de referencia y contrarreferencia.
¿Cómo podemos medir la situación de salud mental?
La manera de medir, monitorear y evaluar la salud mental también ha evolucionado, para ir mucho más lejos del conteo de síntomas de los diferentes trastornos psiquiátricos. En este sentido, los marcos actuales se centran en seis indicadores:
- El funcionamiento o la capacidad de realizar actividades cotidianas esenciales.
- La percepción subjetiva de bienestar, seguridad, calma y esperanza.
- La presencia de trastornos o síntomas severos que producen un malestar discapacitante.
- Las habilidades para afrontar la situación, resolver problemas y manejar el estrés.
- El comportamiento social, como la agresividad, la violencia o la actitud de ayuda a otras personas.
- La conectividad social, a través de redes de apoyo y círculos familiares y comunitarios.
En la práctica humanitaria, sin embargo, existe una cierta tensión en torno a las evaluaciones de necesidades. Pese al impulso tradicional por contabilizar personas con trastornos clínicos, hoy se advierte que las herramientas para su diagnóstico no son siempre adaptables localmente y que ya contamos con información suficiente que justifica la acción inmediata en salud mental y apoyo psicosocial en cualquier crisis humanitaria.
Es más, se insiste en que, en muchos casos, puede tener más importancia entender de qué modo la crisis afecta la funcionalidad de las personas y qué capacidad local existe. Para esto último resulta esencial mapear bien los recursos disponibles en cada uno de los niveles, así como los mecanismos de afrontamiento de la población o las estructuras de base comunitaria que sirven de ayuda mutua.
¿Cómo ha seguido evolucionando la salud mental y el apoyo psicosocial en emergencias?
Evolución de la SMAPS en el siglo XXI: de lo vertical a lo sistémico
La nueva propuesta de abordaje de salud mental y apoyo psicosocial de 2007 supuso un punto de inflexión, al que siguieron más cambios y avances. Entre ellos cabe destacar el Programa de Acción para Superar las Brechas en Salud Mental (mhGAP, en inglés), publicado por la OMS en 2008. Bajo este plan de acción, y de manera muy relacionada con la interrelación entre los niveles de la pirámide del IASC, se propuso avanzar en la integración de la salud mental en la atención primaria de salud y la cobertura universal de la salud. Esto requería fortalecer las capacidades de personal sanitario no especializado, como prerrequisito para delegarles funciones clave. También hubo iniciativas para impulsar este cambio en la fase de reconstrucción de sistemas de salud después de emergencias agudas, como sucedió en Sri Lanka tras el tsunami de 2004.
Con los años, la SMAPS fue transversalizándose en la acción humanitaria. Ejemplo de esto fue su inclusión en la actualización de 2018 del Manual Esfera, o la mirada psicosocial que impregnó a la respuesta frente a la pandemia de COVID-19 en muchos contextos.
A partir de entonces se cubrieron además grandes vacíos históricos en la operacionalización de la SMAPS, con la publicación de marcos de monitoreo y de un Paquete de Servicios Mínimos en 2022. En este mismo periodo la OMS instó a los Estados Miembros a que invirtieran en SMAPS, en su inclusión en los planes de preparación y respuesta ante emergencias, y en la descentralización a niveles comunitarios.
Hacia el empoderamiento en salud mental en atención primaria y agentes comunitarios de salud
En la década de 2020 se ha revitalizado el interés por los programas de agentes comunitarios y comunitarias de salud. Estas personas voluntarias de la comunidad, pero reconocidas por el sistema humanitario y las instituciones públicas nacionales y locales, han demostrado un enorme potencial para impulsar el acceso a la salud y el bienestar. Esta tendencia también ha tenido su reflejo en la salud mental y el apoyo psicosocial, como ya se venía impulsando desde 2008 con el mhGAP.
Poco a poco, se ha ido acumulando más y más evidencia de que personal no especializado y voluntario puede realizar intervenciones psicológicas con resultados comparables a los de especialistas y mucho mayor potencial de escalabilidad. Este modelo de intervención no solo puede resultar más costo-efectivo, sino que además contribuye a la reducción del estigma vinculado con la salud mental y al abordaje del deterioro funcional desde los propios hogares y comunidades.
Estos modelos no desplazan al personal especializado en salud mental. Su rol no desaparece sino que se transforma. Así, partiendo de la base de que la insuficiencia de psiquiatras y psicólogos/as es una realidad, pueden multiplicar su impacto formando, supervisando, acompañando y cuidando a equipos de primera línea, que necesitan recursos y respaldo técnico.
🧠 Reflexiona antes de seguir
¿Cómo evitamos que la integración de salud mental y apoyo psicosocial en atención primaria se convierta en una sobrecarga inasumible para los trabajadores de salud de primera línea que ya gestionan crisis de desnutrición o brotes infecciosos?
- 1 Piensa y escribe tu respuesta.
- 2 Pulsa «Copiar y abrir».
- 3 Pega para recibir feedback.
📚 Este es el NotebookLM de este tema. Solo utiliza referencias seleccionadas cuidadosamente. | ¿Qué es NotebookLM?
La salud mental es hoy un eje transversal de la acción humanitaria
Salud mental y consideraciones psicosociales en todos los sectores
La manera en la que se implementa la ayuda humanitaria importa. Por ello, todos los sectores deben tener en cuenta ciertas consideraciones. Entre estas se incluye la protección de la dignidad y la privacidad de las personas, el fomento de su autonomía y sentido de control sobre sus propias vidas, la mitigación de estresores sociales como la falta de agua o refugio adecuados, y la identificación de personas con distrés agudo para su derivación a servicios de apoyo enfocado y atención especializada.
Merece la pena destacar algunos ejemplos específicos en diferentes sectores:
- Agua, saneamiento e higiene. La falta de privacidad y seguridad de las letrinas en asentamientos y campos de refugiados puede determinar en parte el riesgo de violencia sexual.
- Nutrición. El distrés de las personas cuidadoras puede tener repercusiones graves en las prácticas de cuidado y alimentación infantil. Enfrentar situaciones difíciles de desplazamiento y violencia puede suponer un obstáculo para la práctica de la lactancia materna o para ofrecer cuidados cariñosos y estimulación.
- Coordinación y gestión de campos de personas desplazadas. Se ha demostrado que la participación de la comunidad (mujeres, hombres, niñas y niños) en el diseño de campos y la gestión de asentamientos promueve la cohesión social y reduce el sentimiento de indefensión.
- Educación. Las escuelas deben ser un espacio seguro para los niños y niñas, que pueden encontrar en ellas una rutina, ocio y sensación de normalidad con importantes efectos terapéuticos y para su bienestar y desarrollo.
Más allá de las guías y recomendaciones, sin embargo, quedan importantes retos para “desmedicalizar” el sufrimiento de las personas en crisis humanitarias. En ocasiones, los modelos de financiación humanitaria siguen incentivando la priorización de resultados inmediatos o la posibilidad de contar más personas beneficiarias, independientemente de la complejidad y la importancia que tiene la manera en la que se hace.
Paquete mínimo de servicios de salud mental y apoyo psicosocial
En 2022, el IASC propuso un paquete mínimo de servicios de salud mental y apoyo psicosocial de máxima prioridad en crisis humanitarias. Los objetivos de estas acciones multisectoriales son estabilizar a la población, ayudarles a recuperar su capacidad de funcionamiento básico, reducir el estrés agudo y prevenir la aparición o el empeoramiento de trastornos mentales graves. Para ello, lo que se pretende es proporcionar un entorno de seguridad y apoyo humano, de manera bien coordinada entre sectores.
Orientar a los actores humanitarios y miembros de la comunidad sobre SMAPS
Este bloque de acciones es el corazón de la respuesta multisectorial en salud mental, y aborda tanto la sensibilización de los actores para que tengan en cuenta consideraciones psicosociales básicas en sus intervenciones, como el apoyo al personal en primera línea de asistencia a las personas afectadas por la crisis.
Desde el inicio de la crisis, es importante que tomadores de decisiones, profesionales humanitarios y líderes de las comunidades entiendan la importancia de la salud mental y el apoyo psicosocial. Es preciso conseguir que la salud mental esté bien presente en las agendas de coordinación intersectorial y de las autoridades gubernamentales.
Bajo este bloque también se encuentra la preparación del personal y agentes comunitarios/as de primera línea para que tengan habilidades básicas de apoyo psicosocial a personas con distrés agudo. Deben ser formadas en primeros auxilios psicológicos. Es importante aclarar que esto no es terapia ni un debriefing psicológico de sesión única (que incluso podría resultar perjudicial). Los primeros auxilios psicológicos consisten en escuchar sin presionar a la persona, evaluar sus necesidades básicas de cualquier tipo, proteger de mayores daños y conectar con los servicios disponibles que resulten prioritarios, como comida, protección o alojamiento.
Fortalecimiento comunitario y apoyo a grupos
Este bloque nace del reconocimiento de que las propias personas de la comunidad son quienes tienen el conocimiento más profundo de la cultura y los recursos locales. Incluye acciones como las siguientes:
- Difusión de mensajes clave. Esto ayuda a normalizar las reacciones ante el estrés agudo, fomentar mecanismos de afrontamiento positivos y promover la resiliencia. Para ello hay que dar mensajes simples y adaptados a la cultura local, que incluyan además información sobre los derechos de las personas y los servicios disponibles.
- Apoyo a actividades comunitarias. Puede haber redes de apoyo e iniciativas entre personas con intereses compartidos que debemos tratar de proteger y fortalecer. Esto ayuda a que las personas recuperen su capacidad funcional, así como a fomentar el sentido de identidad colectiva y ayuda mutua.
- Promover el desarrollo infantil temprano y los cuidados cariñosos y sensibles. Para ello se pueden crear espacios amigables para bebés, donde apoyar a las personas cuidadoras en la crianza positiva, los cuidados y la alimentación infantil.
- Actividades grupales estructuradas con niños y adolescentes. En espacios seguros para los niños y niñas se pueden realizar juegos y actividades que ofrezcan protección y bienestar psicosocial, así como una oportunidad para identificar a quienes tengan necesidades específicas de protección.
- Promover el bienestar de las personas cuidadoras y su capacidad de apoyar a los niños y niñas. Cuidar de las personas cuidadoras es una prioridad que debe abordarse a la vez que lo demás.
- Apoyar al personal educativo. Este suele encontrarse bajo un gran estrés. Por ello se les debe proteger y formar en aprendizaje social y emocional.
- Ofrecer SMAPS en espacios seguros para niñas y mujeres. Estas acciones, además, permiten reducir el riesgo y las consecuencias de la violencia de género.
Apoyo enfocado y clínico para personas afectadas por el distrés o condiciones de salud mental
Este bloque se centra en los niveles 3 y 4 de la pirámide de intervención en SMAPS. Por ello, se dirige a la subpoblación que sufre un deterioro funcional significativo o trastornos mentales, neurológicos y por uso de sustancias.
Aquí se incluye la integración de la salud mental en la atención primaria de salud. Para ello existen protocolos y marcos formativos como el mhGAP, para que personal sanitario no especializado pueda tratar condiciones como la psicosis, la depresión, la ansiedad o la epilepsia (lo que también requiere de acceso a medicamentos psicotrópicos esenciales). También se plantea en este nivel la integración de la SMAPS en los servicios de atención a supervivientes de violencia sexual y de género, en la gestión individualizada de casos de protección y en la atención a personas institucionalizadas.
En contextos humanitarios donde el personal especializado es escaso o inexistente, personal no especializado pero bien formado y supervisado también puede ofrecer intervenciones psicológicas escalables. Se trata de intervenciones planteadas en manuales con instrucciones precisas paso a paso y un enfoque transdiagnóstico, que abordan diversos problemas como el estrés, el miedo y la tristeza a la vez. Entre ellas se encuentra Problem Management Plus (enfocada en adultos con depresión o ansiedad), Thinking Healthy (dirigida a madres con depresión perinatal), Early Adolescent Skills for Emotions (o EASE), Self-Help Plus (una intervención grupal para manejo del estrés), e incluso otras intervenciones de autoayuda guiada por herramientas digitales e inteligencia artificial.
🧠 Reflexiona antes de seguir
¿Bajo qué criterios éticos y técnicos debería un coordinador o coordinadora decidir qué actividad del paquete mínimo de servicios de SMAPS implementar primero cuando los recursos no permiten cubrirlas todas simultáneamente?
- 1 Piensa y escribe tu respuesta.
- 2 Pulsa «Copiar y abrir».
- 3 Pega para recibir feedback.
📚 Este es el NotebookLM de este tema. Solo utiliza referencias seleccionadas cuidadosamente. | ¿Qué es NotebookLM?
La transformación sostenible de los sistemas de salud mental
De manera coherente con el enfoque de nexo desarrollo-humanitario-paz, en las emergencias y crisis no solo se puede responder a las necesidades más inmediatas, sino también catalizar el desarrollo a largo plazo.
Esta idea de “reconstruir mejor” el sistema de salud mental, sin embargo, debe pensarse y planificarse desde el primer día, al igual que en otras acciones de salud. Así, se puede evitar crear sistemas paralelos al sistema de salud y las estructuras nacionales ya existentes, e impulsar la integración de la salud mental hacia la atención primaria y la salud comunitaria, con buena supervisión especializada. La experiencia parece demostrar que las posibilidades de éxito aumentan con enfoques horizontales que no se centran en una patología concreta y con la inversión en personas y comunidades. Así, los esfuerzos a corto plazo, con el tiempo, pueden resultar en un cambio sistémico real, con efectos positivos futuros sostenibles en la salud mental y el bienestar de la población.
NotebookLM
Puedes revisar mis referencias bibliográficas sobre salud mental y apoyo psicosocial en crisis humanitarias con este NotebookLM, un asistente de investigación basado en inteligencia artificial. ¿Quieres saber más?
Cómo citar esta página
Abarca, B. (12 de abril de 2026). Salud mental y apoyo psicosocial (SMAPS) en crisis humanitarias. Salud Everywhere. https://saludeverywhere.com/accion-humanitaria-y-cooperacion-al-desarrollo/salud-mental-y-apoyo-psicosocial-en-crisis-humanitarias/
Enlaces externos
- ELRHA, IFRC, 2025. Evidence from the frontline: Mental health in crisis affected contexts (podcasts).
- OpenWHO, 2024. Introducing mental health and psychosocial support in emergencies (videos).
- WHO, 2024. Psychological interventions implementation manual: integrating evidence-based psychological interventions into existing services.
- WHO, 2023. Mental Health Gap Action Programme (mhGAP) guideline for mental, neurological and substance use disorders.
- People’s Health Movement, 2023. Transforming mental healthcare globally.
- IASC, 2022. The Mental Health and Psychosocial Support Minimum Service Package.
- IASC, 2022. IASC Handbook, Mental Health and Psychosocial Support Coordination.
- IASC, 2022. Guidance Note: Addressing Suicide in Humanitarian Settings.
- IASC, 2021. The Common Monitoring and Evaluation Framework for Mental Health and Psychosocial Support in Emergency Settings: with means of verification (Version 2.0).
- WHO, 2021. Comprehensive Mental Health Action Plan 2013-2030.
- Miller, 2021. A call for greater conceptual clarity in the field of mental health and psychosocial support in humanitarian settings.
- Ogbe, 2019. A systematic review of intimate partner violence interventions focused on improving social support and/ mental health outcomes of survivors.
- Aldamman, 2019. Caring for the mental health of humanitarian volunteers in traumatic contexts: the importance of organisational support.
- Tol, 2015. Mental health and psychosocial support in humanitarian settings: a public mental health perspective.
- Strohmeier, 2015. Trauma-related mental health problems among national humanitarian staff: a systematic review of the literature.
- IASC, 2014. Review of the Implementation of the IASC Guidelines on Mental Health and Psychosocial Support in Emergency Settings.
- IASC, 2012. IASC Reference Group Mental Health and Psychosocial Support Assessment Guide.
- Tol, 2011. Mental health and psychosocial support in humanitarian settings: linking practice and research.
- IASC, 2010. Mental Health and Psychosocial Support in Humanitarian Emergencies: What Should Humanitarian Health Actors Know?
- IASC, 2007. IASC Guidelines on Mental Health and Psychosocial Support in Emergency Settings.
